Colangite Sclerosante Primitiva: guida completa su cause, terapie e gestione quotidiana — nel giovane e nell'adulto
Una malattia rara, silenziosa e progressiva dei dotti biliari che può cambiare radicalmente la qualità di vita. Un approfondimento clinico e nutrizionale per capire cos'è, come si affronta e come si convive con essa ogni giorno, anche a tavola con gli amici.
1. Cos'è la Colangite Sclerosante Primitiva
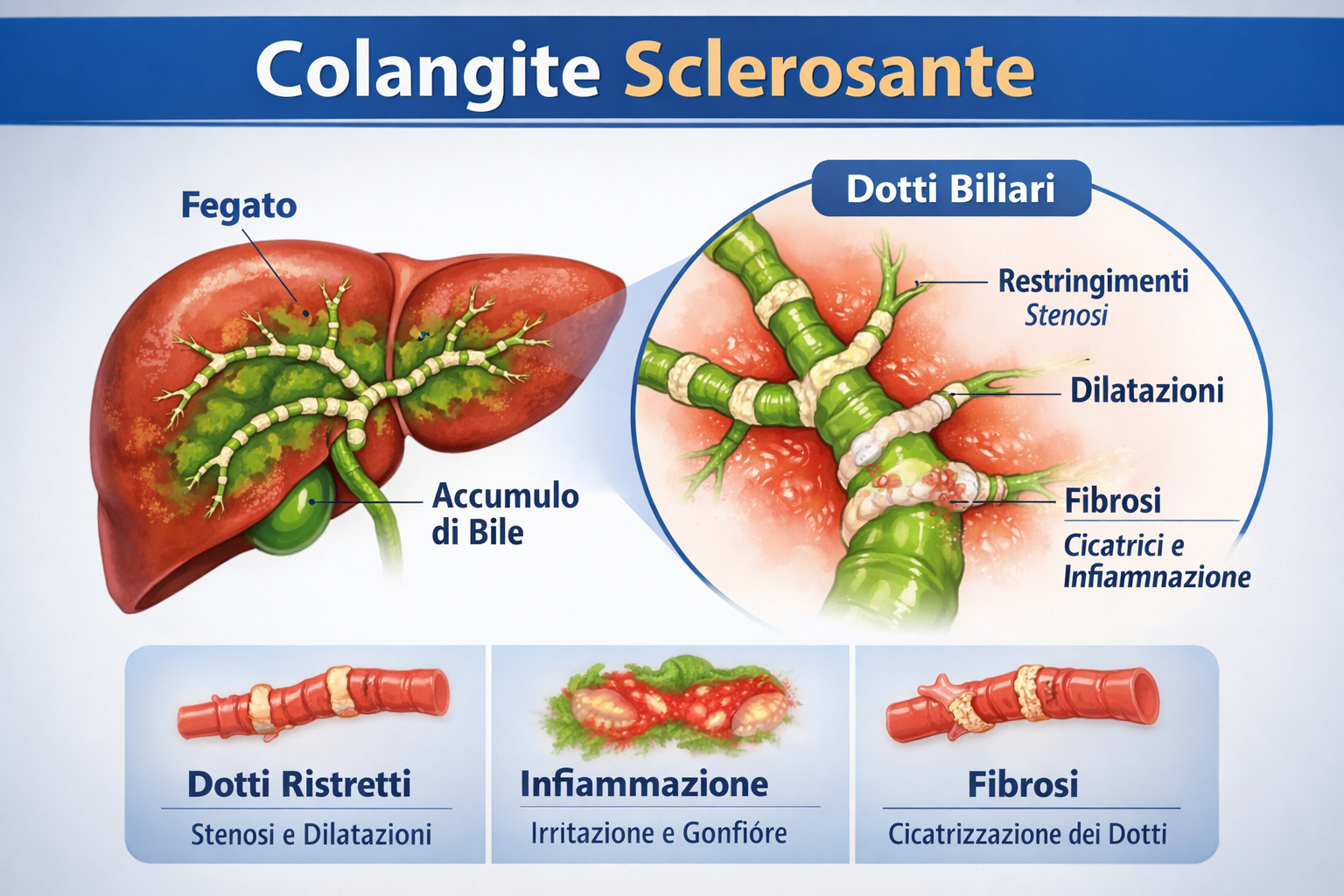
La Colangite Sclerosante Primitiva — chiamata anche CSP (o con la sigla inglese PSC, che sta per Primary Sclerosing Cholangitis) — è una malattia epatica rara, cronica e progressiva. Colpisce i dotti biliari, cioè i piccoli canali — simili a tubicini — che trasportano la bile prodotta dal fegato verso l'intestino tenue, dove la bile serve per digerire i grassi e assorbire alcune vitamine fondamentali.
In questa malattia, questi tubicini vengono progressivamente aggrediti da un processo infiammatorio cronico (di lunga durata) che ne provoca la cicatrizzazione (in medicina si chiama fibrosi) e il restringimento (in medicina si chiama stenosi). Il risultato è che la bile non riesce più a scorrere liberamente: ristagna all'interno del fegato — una condizione chiamata colestasi (dal greco kholé = bile, stasis = ristagno) — e questo causa danni progressivi alle cellule epatiche (le cellule del fegato).
Se non gestita adeguatamente, nel tempo la malattia porta alla cirrosi epatica — cioè a una sostituzione del tessuto epatico sano con tessuto cicatriziale non funzionante — all'ipertensione portale (aumento della pressione nel vaso sanguigno principale che porta il sangue all'intestino, cioè la vena porta) e, nei casi più gravi, all'insufficienza epatica, che significa che il fegato non riesce più a svolgere le sue funzioni vitali.
Dati epidemiologici chiave (Orphanet, 2024): la prevalenza (cioè quante persone ne soffrono) della CSP in Europa varia tra 1 su 6.000 e 1 su 100.000 abitanti. Colpisce prevalentemente il sesso maschile con un rapporto maschi:femmine di circa 2:1. L'età media alla diagnosi è di 35–40 anni, ma la malattia può insorgere a qualsiasi età, inclusa l'infanzia.
In Italia la CSP è classificata come malattia rara (una patologia che colpisce meno di 5 persone su 10.000) con codice di esenzione RI0050 nel Registro Nazionale Malattie Rare, il che garantisce diritti specifici ai pazienti — come vedremo nella sezione 12.
Il termine "primitiva" la distingue dalla colangite sclerosante secondaria, cioè quella causata da agenti identificabili come calcoli biliari, traumi chirurgici, infezioni specifiche o l'irradiazione delle vie biliari. Nella forma primitiva, invece, la causa esatta non è ancora completamente nota — anche se le evidenze scientifiche puntano con forza verso un'origine autoimmune (cioè il sistema immunitario che "attacca" per errore il proprio organismo).
2. Le diverse forme della malattia: non esiste una sola CSP
La CSP non è un'unica malattia identica per tutti: esistono almeno tre forme principali (chiamate in medicina fenotipi, ovvero "come si presenta"), con caratteristiche, gravità e risposte alle terapie diverse. Le linee guida internazionali — le EASL 2022 (cioè le linee guida dell'Associazione Europea per lo Studio del Fegato, European Association for the Study of the Liver) e le AASLD 2023 (le linee guida dell'Associazione Americana per le Malattie del Fegato, American Association for the Study of Liver Diseases) — riconoscono queste tre forme distinte:
📍 CSP Classica (grandi e piccoli dotti)
La forma più frequente. Colpisce sia i dotti biliari all'interno del fegato (intraepatici) che quelli al di fuori (extraepatici). Si associa spesso a malattie infiammatorie intestinali nel 70–80% dei casi. Alla risonanza magnetica mostra il caratteristico aspetto "a rosario" o "a catena di perle" — cioè alternanza di restringimenti e dilatazioni lungo i dotti. Ha la prognosi più severa tra le tre forme.
📍 CSP dei Piccoli Dotti
Colpisce solo i dotti biliari molto sottili, invisibili alla risonanza magnetica (colangiografia normale). Si manifesta con alterazioni agli esami del sangue e alla biopsia epatica (prelievo di un frammento di fegato per analizzarlo al microscopio), ma senza anomalie visibili nelle immagini. Ha prognosi migliore e rischio più basso di tumore biliare. Può però evolvere verso la forma classica nel tempo.
📍 Overlap Syndrome (CSP + Epatite Autoimmune)
Overlap in inglese significa "sovrapposizione": in questo caso la CSP si associa alle caratteristiche dell'epatite autoimmune (un'infiammazione del fegato in cui il sistema immunitario attacca le cellule epatiche). Presente in circa il 5% degli adulti, molto più comune in età pediatrica e nei giovani. Ha prognosi migliore perché risponde in parte ai farmaci corticosteroidi (come il cortisone), cosa che la CSP pura non fa.
Questa distinzione è importante nella pratica: la forma dei piccoli dotti, ad esempio, non è visibile alla risonanza magnetica e richiede la biopsia epatica per essere diagnosticata. Riconoscere l'overlap con l'epatite autoimmune è fondamentale perché cambia la terapia.
3. Cause e meccanismi: cosa sappiamo oggi
La causa della CSP è ancora ufficialmente sconosciuta, per questo si dice che è una malattia "idiopatica" (dal greco idios = proprio, pathos = malattia: cioè una malattia che insorge da sola, senza una causa esterna identificata). Tuttavia, la ricerca degli ultimi decenni ha delineato un quadro chiaro: si tratta di una condizione multifattoriale, cioè causata da più fattori che si combinano insieme.
Predisposizione genetica: si nasce con una vulnerabilità
Non tutti sviluppano la CSP anche se esposti agli stessi fattori ambientali. Questo significa che esiste una predisposizione genetica (una vulnerabilità scritta nel DNA di alcune persone). In particolare, alcune varianti del sistema HLA (sigla di Human Leukocyte Antigen, in italiano "Antigene Leucocitario Umano": sono proteine sulla superficie delle cellule del sistema immunitario che servono a distinguere il "sé" dal "non sé") — come gli alleli HLA-B8 e HLA-DR3 — sono significativamente più frequenti nei pazienti con CSP rispetto alla popolazione generale.
La malattia tende inoltre ad avere una certa aggregazione familiare: chi ha un familiare di primo grado (genitore, fratello) con CSP ha un rischio più elevato di svilupparla, anche se non segue un pattern ereditario classico (come succede, ad esempio, con il colore degli occhi).
Il meccanismo autoimmune: il sistema immunitario che si "confonde"
La CSP è classificata come una malattia immuno-mediata, cioè il sistema immunitario — il sistema di difesa del nostro corpo — smette di riconoscere i dotti biliari come "propri" e li attacca come se fossero corpi estranei (batteri o virus). Questo genera infiammazione cronica e, di conseguenza, la progressiva cicatrizzazione delle vie biliari.
Sul piano degli esami del sangue, si trovano spesso degli autoanticorpi — cioè anticorpi (proteine prodotte dal sistema immunitario) diretti contro i propri tessuti anziché contro agenti esterni. In particolare:
- p-ANCA (perinuclear Anti-Neutrophil Cytoplasmic Antibodies): anticorpi anti-citoplasma dei neutrofili a pattern perinucleare — presenti nel 26–85% dei pazienti con CSP
- ANA (Anti-Nuclear Antibodies): anticorpi anti-nucleo — possono essere presenti soprattutto nelle forme overlap con epatite autoimmune
- AMA (Anti-Mitochondrial Antibodies): anticorpi anti-mitocondri — nella CSP questi sono tipicamente assenti, cosa che aiuta a distinguerla dalla colangite biliare primitiva (un'altra malattia biliare autoimmune)
L'asse intestino–fegato: il ruolo del microbioma
Il legame fortissimo tra CSP e MICI (sigla di Malattie Infiammatorie Croniche Intestinali: malattie in cui l'intestino è cronicamente infiammato, come la Rettocolite Ulcerosa — infiammazione del colon — e il Morbo di Crohn — infiammazione che può colpire qualsiasi tratto del canale digerente) ha spostato l'attenzione degli studiosi sulla cosiddetta "teoria gut-liver axis" — in italiano asse intestino-fegato.
L'ipotesi più accreditata è che batteri o loro prodotti di origine intestinale raggiungano il fegato attraverso il circolo portale (il sistema di vasi sanguigni che porta il sangue dall'intestino al fegato), dove innescano una reazione infiammatoria anomala a carico dei dotti biliari in persone geneticamente predisposte. Studi recenti, citati anche nell'aggiornamento AASLD 2023, hanno documentato alterazioni specifiche del microbiota intestinale (il "microbioma", cioè il complesso di miliardi di microrganismi — batteri, virus, funghi — che vivono nell'intestino e svolgono funzioni essenziali per la salute) nei pazienti con CSP rispetto alla popolazione sana.
Dato importante: tra il 60% e l'80% dei pazienti con CSP soffre anche di MICI (Malattie Infiammatorie Croniche Intestinali), prevalentemente Rettocolite Ulcerosa. Questo non significa però che chi ha la rettocolite svilupperà necessariamente la CSP: l'associazione esiste ma non è automatica. Il decorso delle due malattie è inoltre indipendente: la CSP può aggravarsi anche quando l'infiammazione intestinale è sotto controllo, e viceversa.
I principali fattori di rischio identificati
🧬 Varianti genetiche HLA
HLA-B8, HLA-DR3: proteine del sistema immunitario che in certe varianti predispongono alla malattia autoimmune.
🦠 Microbiota alterato
Disbiosi intestinale (squilibrio nella composizione dei batteri intestinali): possibile fattore iniziante o amplificante.
🛡️ Autoimmunità
Presenza di autoanticorpi (p-ANCA, ANA) e risposta anomala dei linfociti T contro l'epitelio biliare.
🏥 MICI associate
Malattie Infiammatorie Croniche Intestinali (Rettocolite Ulcerosa nel 50–70% dei casi). Il decorso è però indipendente.
☀️ Deficit di Vitamina D
Identificato come fattore di rischio, specialmente in aree con poco sole. La vitamina D svolge anche funzione immunoregolatrice.
♂️ Sesso maschile
Rapporto maschi:femmine = 2:1. Le ragioni non sono ancora del tutto chiarite dalla ricerca.
4. Perché colpisce i giovani — e come si differenzia nell'adulto
La CSP è per definizione una malattia dell'adulto giovane: l'età media alla diagnosi è di 35–40 anni, con un picco di incidenza tra i 25 e i 45 anni. Tuttavia può insorgere a qualsiasi età, anche nell'infanzia e nell'anzianità. Le ragioni per cui colpisce prevalentemente i giovani adulti sono probabilmente legate alla piena maturità del sistema immunitario che, in quella fascia d'età, può esprimere nella maniera più intensa la reazione anomala contro i dotti biliari, in persone già geneticamente predisposte.
🔵 Nell'Adulto (25–65 anni)
- Forma classica (a grandi e piccoli dotti) più frequente
- Diagnosi spesso casuale su esami di routine (ALP — fosfatasi alcalina — e GGT — gamma-glutamiltransferasi — elevate)
- Associazione con Rettocolite Ulcerosa (MICI) nel 70–80% dei casi
- Rischio di colangiocarcinoma (tumore maligno dei dotti biliari): 10–20% nel corso della vita
- Progressione verso la cirrosi: mediamente 13–21 anni dalla diagnosi
- Schemi terapeutici consolidati: UDCA (acido ursodesossicolico), CPRE (endoscopia delle vie biliari), trapianto epatico
- Forte impatto su carriera lavorativa, vita di coppia, progetto di genitorialità
- Il sesso maschile è più colpito: la malattia nell'uomo tende ad avere un decorso più rapido
🟢 Nel Giovane e nel Bambino (<25 anni)
- Forma dei piccoli dotti (quella con colangiografia — risonanza delle vie biliari — normale) più comune che negli adulti
- Overlap con epatite autoimmune molto più frequente: oltre il 50% in età pediatrica
- Sintomi spesso più aspecifici (stanchezza, dolori addominali vaghi) e difficili da interpretare
- Diagnosi più ritardata perché i medici pensano meno a questa malattia nei giovani
- Risposta ai corticosteroidi (cortisone) migliore nelle forme con overlap
- Impatto su crescita, sviluppo, scolarizzazione e relazioni sociali
- Gestione multidisciplinare: epatologo pediatrico + gastroenterologo + nutrizionista + psicologo
- Preferita la MRCP (risonanza magnetica delle vie biliari, non invasiva) alla CPRE (procedura endoscopica invasiva)
La CSP nell'adulto maturo e nell'anziano
Sebbene meno frequente, la CSP può comparire anche dopo i 60 anni. In questi casi, la diagnosi differenziale (cioè distinguerla da altre malattie simili) con la colangite correlata alle IgG4 — una malattia biliare che può sembrare identica alla CSP ma che risponde al cortisone — è particolarmente importante. Le IgG4 sono immunoglobuline di tipo G4 (una famiglia di anticorpi del sistema immunitario): livelli molto elevati nel sangue sono un segnale che orienta verso questa diagnosi alternativa.
Nell'anziano va considerata anche la maggiore difficoltà nel tollerare procedure endoscopiche ripetute e, soprattutto, un eventuale trapianto epatico — che richiede una valutazione attenta della funzionalità cardiaca, renale e del metabolismo generale.
⚠️ Attenzione nei giovani con MICI (Malattie Infiammatorie Croniche Intestinali): ogni bambino o adolescente con diagnosi di Rettocolite Ulcerosa o Morbo di Crohn dovrebbe essere sottoposto periodicamente a misurazione degli enzimi di colestasi — in particolare la GGT (gamma-glutamiltransferasi, un enzima del fegato che si alza quando le vie biliari sono infiammate) e la ALP (fosfatasi alcalina) corretta per l'età. In caso di valori anomali, è indicata una MRCP (risonanza magnetica delle vie biliari). Una diagnosi precoce di CSP cambia significativamente le possibilità di cura.
5. I sintomi: dal silenzio alla crisi
Uno degli aspetti più insidiosi della CSP è che nelle fasi iniziali è spesso completamente silenziosa: il 40–50% dei pazienti non presenta alcun sintomo al momento della diagnosi, che avviene per caso durante esami di routine. Con il progredire della malattia, i sintomi diventano via via più evidenti e invalidanti.
Fase iniziale (spesso senza sintomi)
- Stanchezza cronica e affaticamento — tra i disturbi riferiti più di frequente; spesso sminuito sia dal paziente che dal medico come "stress" o "sovraffaticamento"
- Prurito cutaneo diffuso — particolarmente intenso di notte; causato dall'accumulo di sali biliari (componenti della bile) nel sangue per effetto della colestasi (ristagno della bile)
- Lieve fastidio addominale — nell'ipocondrio destro, cioè la parte destra alta dell'addome, dove si trova il fegato
- Episodi febbrili non spiegati — spia di colangiti batteriche (infezioni dei dotti biliari), anche in fasi non avanzate della malattia
Fase intermedia
- Perdita di peso non intenzionale e riduzione dell'appetito
- Steatorrea (dal greco stéar = grasso, rhéo = scorrere): feci chiare, molli, grasse e maleodoranti — indica che i grassi non vengono assorbiti correttamente dall'intestino per mancanza di bile
- Dolore addominale più intenso durante le coliche biliari (dolori acuti causati da calcoli o da ostruzione dei dotti) o durante le colangiti acute (infezioni delle vie biliari)
- Episodi ricorrenti di colangite batterica acuta — febbre alta con brividi, dolore intenso nell'ipocondrio destro e ittero (colorazione gialla di pelle e occhi): si chiama triade di Charcot
Fase avanzata: cirrosi e complicanze gravi
- Ittero — colorazione gialla di cute, sclere (la parte bianca degli occhi) e mucose; le urine diventano scure "color marsala" e le feci si schiariscono (si chiamano feci ipocoliche o acoliche)
- Ascite — accumulo di liquido nella cavità addominale per aumento della pressione nella vena porta (ipertensione portale): la pancia si gonfia visibilmente
- Varici esofagee — dilatazione delle vene dell'esofago (il tubo che collega bocca e stomaco) per l'ipertensione portale: in caso di rottura causano sanguinamento massivo potenzialmente letale
- Encefalopatia epatica — confusione mentale, disorientamento, rallentamento, inversione del ritmo sonno-veglia: causata dall'accumulo nel sangue di sostanze tossiche (in particolare l'ammoniaca) che un fegato insufficiente non riesce più a smaltire
- Osteoporosi grave — riduzione della densità delle ossa per carenza cronica di vitamina D e vitamina K (vitamine che non vengono assorbite se manca la bile); aumenta il rischio di fratture spontanee
- Splenomegalia — ingrossamento della milza (la milza si chiama in latino splen) per effetto dell'ipertensione portale
🚨 Segnali d'allarme da non ignorare — vai al pronto soccorso: febbre alta con brividi + ittero (occhi e pelle gialli) + dolore intenso nell'ipocondrio destro (parte alta destra dell'addome). Questa combinazione si chiama triade di Charcot e può indicare una colangite batterica acuta (infezione grave delle vie biliari) — un'emergenza medica che richiede antibiotici per via endovenosa e ricovero ospedaliero urgente.
6. Come si diagnostica: gli esami fondamentali
La diagnosi di CSP richiede un percorso strutturato che combina esami del sangue, tecniche di imaging avanzato (risonanza magnetica, ecografia) e, in casi selezionati, un esame al microscopio di un frammento di tessuto epatico (biopsia). Le linee guida EASL 2022 e AASLD 2023 concordano che la MRCP — cioè la Magnetic Resonance Cholangio-Pancreatography, in italiano colangio-risonanza magnetica o colangio-RMN: una risonanza magnetica speciale che visualizza i dotti biliari senza iniezione di mezzo di contrasto nelle vie biliari stesse — è l'esame di prima scelta per confermare la diagnosi, dato che è precisa e non invasiva.
| Esame | Cosa valuta | Note cliniche |
|---|---|---|
| Esami del sangue (profilo epatico) | ALP (fosfatasi alcalina, enzima che si alza in caso di ostruzione biliare), GGT (gamma-GT, enzima del fegato e delle vie biliari), bilirubina (prodotto di scarto che si accumula nel sangue se la bile non defluisce), AST e ALT (transaminasi: enzimi che si alzano quando le cellule epatiche si danneggiano), albumina (proteina prodotta dal fegato — se bassa indica fegato in difficoltà), INR (indice di coagulazione del sangue — si altera se il fegato non produce più i fattori della coagulazione) | Prima linea ALP e GGT tipicamente elevate. AST/ALT molto elevate suggeriscono overlap con epatite autoimmune |
| Autoanticorpi | p-ANCA (anticorpi contro i neutrofili, le cellule bianche del sangue), ANA (anticorpi contro il nucleo delle cellule), ASMA (anticorpi anti-muscolo liscio), AMA (anticorpi anti-mitocondri — tipicamente assenti nella CSP), IgG4 (immunoglobuline G4 nel sangue) | p-ANCA positivi nel 26–85% dei pazienti. AMA negativi aiutano a escludere la colangite biliare primitiva (CBP). IgG4 elevate orientano verso la colangite IgG4-correlata, che si cura diversamente |
| MRCP — Colangio-RMN (risonanza magnetica delle vie biliari) | Visualizza i dotti biliari intraepatici (dentro il fegato) ed extraepatici (fuori dal fegato) senza procedure invasive | Gold standard non invasivo Mostra il caratteristico aspetto "a catena di perle" — cioè alternanza di restringimenti e dilatazioni tipica della CSP. Raccomandata come primo esame diagnostico dalla EASL |
| Ecografia epatica | Dimensioni di fegato e milza, presenza di ipertensione portale (pressione aumentata nella vena porta), calcoli alla colecisti, masse sospette | Primo passo per escludere un'ostruzione meccanica esterna (es. calcoli); utile nel monitoraggio periodico |
| Elastografia epatica (FibroScan) | Misura la stiffness epatica, cioè la "durezza" o "rigidità" del fegato — che aumenta quando il tessuto epatico viene sostituito da fibrosi (cicatrici). Il valore si esprime in kilopascal (kPa) | Metodo non invasivo (come un'ecografia) per valutare quanto la fibrosi (cicatrizzazione) sia avanzata, senza bisogno di biopsia |
| CPRE — Colangiopancreatografia Retrograda Endoscopica (procedura con endoscopio che entra dalla bocca fino al duodeno per visualizzare e trattare le vie biliari) | Visualizza le vie biliari con mezzo di contrasto iniettato direttamente nei dotti; può anche trattare le stenosi (restringimenti) dilatandole o posizionando stent (tubicini di plastica o metallo che tengono aperto il dotto) | Solo terapeutica Non raccomandata per la sola diagnosi: rischi significativi (pancreatite, cioè infiammazione del pancreas; infezioni; sanguinamento). Si usa solo per trattare stenosi dominanti o per prelevare cellule dal dotto (citologia per escludere tumore) |
| Biopsia epatica (prelievo di un frammento di tessuto del fegato con un ago sottile, analizzato al microscopio) | Grado di fibrosi (quanto avanzata è la cicatrizzazione), caratteristiche istologiche specifiche, diagnosi di overlap con epatite autoimmune | Casi selezionati Indispensabile per diagnosticare la forma dei piccoli dotti e per l'overlap syndrome; non necessaria per la diagnosi della forma classica |
| Colonscopia con biopsie (esame dell'intestino crasso con telecamera flessibile) | Presenza di MICI (Malattie Infiammatorie Croniche Intestinali), displasia (cellule pre-cancerose), carcinoma colorettale (tumore dell'intestino) | Obbligatoria Va eseguita in tutti i pazienti CSP alla diagnosi, indipendentemente dai sintomi intestinali. Poi ogni 1–2 anni nei pazienti con MICI associata |
| CA 19-9 (marcatore tumorale nel sangue) | Proteina prodotta in eccesso in presenza di alcuni tumori, in particolare del pancreas e delle vie biliari | Ha bassa specificità (può alzarsi anche nelle colangiti infettive): valori molto elevati (>1000 U/mL) in assenza di infezione sono fortemente sospetti per colangiocarcinoma (tumore biliare) e richiedono indagini urgenti |
| MOC / DEXA — Densitometria Ossea (Mineralometria Ossea Computerizzata): misurazione con raggi X della densità delle ossa | Valuta il grado di osteoporosi (indebolimento delle ossa) causata dal malassorbimento cronico di vitamina D e K | Raccomandata alla diagnosi e poi ogni 2–3 anni. Se confermata osteoporosi, lo specialista valuterà l'opportunità di terapia con bisfosfonati (farmaci che rallentano la perdita di calcio dalle ossa) |
Un aspetto cruciale nella diagnosi è la diagnosi differenziale — cioè distinguere la CSP da altre malattie simili. Le principali condizioni da escludere sono:
- Colangite Biliare Primitiva (CBP), prima chiamata "cirrosi biliare primitiva": un'altra malattia autoimmune biliare, ma che colpisce prevalentemente le donne dopo i 40 anni, ha AMA (anticorpi anti-mitocondri) positivi e non si associa alle MICI
- Colangite IgG4-correlata: può sembrare identica alla CSP alla risonanza magnetica, ma risponde ai corticosteroidi (cortisone) — cosa che la CSP pura non fa
- Colangiocarcinoma (tumore maligno delle vie biliari): a volte si presenta con stenosi biliari simili a quelle della CSP e richiede citologia delle vie biliari per essere escluso
7. Complicanze e prognosi
La CSP ha un decorso lento ma progressivo. Nella maggior parte dei casi porta alla cirrosi epatica (cicatrizzazione del fegato) nell'arco di 13–21 anni dalla diagnosi (Orphanet, 2024). La variabilità individuale è però enorme: alcuni pazienti rimangono stabili per decenni con la sola terapia di supporto; in altri la progressione è più rapida.
Le principali complicanze
⚠️ Colangite Batterica Acuta
Infezione batterica delle vie biliari ostruite. Emerge con la triade di Charcot: febbre alta + ittero (occhi e pelle gialli) + dolore nell'addome destro. È un'emergenza: richiede antibiotici endovenosi immediati e spesso drenaggio delle vie biliari.
⚠️ Stenosi Dominante
Un restringimento critico di uno dei dotti biliari principali che causa ostruzione significativa: si sviluppa nel 45% dei pazienti. Richiede CPRE (colangiopancreatografia endoscopica) con dilatazione e/o stent. Ogni stenosi dominante deve essere analizzata per escludere il tumore.
⚠️ Calcolosi Biliare
Calcoli (sassolini di cristalli di bile) alla colecisti o nel coledoco (il dotto biliare principale) si sviluppano in circa il 75% dei pazienti nel corso della malattia. Il ristagno della bile favorisce la cristallizzazione dei pigmenti biliari.
🔴 Colangiocarcinoma
Tumore maligno che nasce dai dotti biliari. È la complicanza oncologica più temibile della CSP: insorge nel 10–20% dei pazienti nel corso della vita (circa 0,6–1,5% ogni anno). Non dipende dalla durata della malattia: può comparire anche nelle fasi iniziali.
🔴 Carcinoma Colorettale
Tumore dell'intestino crasso. Nei pazienti con CSP + MICI (Malattie Infiammatorie Intestinali) il rischio è significativamente aumentato rispetto a chi ha solo la MICI senza CSP. Per questo la colonscopia di sorveglianza è obbligatoria ogni anno.
🔴 Carcinoma della Colecisti
Tumore della colecisti (il sacco che raccoglie la bile, posizionato sotto il fegato). Rischio aumentato rispetto alla popolazione generale. L'ecografia semestrale include sempre la valutazione della colecisti: calcoli o ispessimento anomalo della parete richiedono consulenza chirurgica.
Fattori prognostici: cosa influenza l'evoluzione della malattia
| Fattore | Impatto sulla prognosi (evoluzione attesa) |
|---|---|
| Forma dei piccoli dotti (MRCP — risonanza delle vie biliari — normale) | Migliore Progressione più lenta; rischio di colangiocarcinoma (tumore biliare) inferiore rispetto alla forma classica |
| Overlap con epatite autoimmune, trattata con cortisone | Migliore Risponde parzialmente alla terapia; miglior controllo dell'infiammazione |
| ALP (fosfatasi alcalina) normalizzata o ridotta con il trattamento | Migliore La riduzione della fosfatasi alcalina è considerata un segnale surrogato di risposta positiva alla terapia |
| Stenosi dominante (restringimento critico di un dotto principale) | Attenzione Aumenta il rischio di colangiocarcinoma; richiede CPRE (endoscopia delle vie biliari) e analisi citologica (delle cellule) urgente |
| Cirrosi già presente al momento della diagnosi | Sfavorevole Il fegato è già significativamente compromesso; prognosi peggiorata |
| Colangiocarcinoma diagnosticato | Sfavorevole Riduce drasticamente le opzioni terapeutiche disponibili |

8. Trattamenti: farmaci, endoscopia, trapianto e nuove frontiere
Una premessa fondamentale che i pazienti devono conoscere: non esiste, ad oggi, alcun farmaco approvato capace di fermare o modificare definitivamente la progressione della CSP. La ricerca è attiva, ma nessun trattamento ha ancora dimostrato in modo conclusivo di riuscire a bloccare la cicatrizzazione progressiva dei dotti biliari. I trattamenti disponibili si concentrano quindi sul controllo dei sintomi, sulla prevenzione delle complicanze e sulla preparazione al trapianto epatico quando necessario.
Acido Ursodesossicolico (UDCA) — il farmaco più usato
L'UDCA (sigla di Ursodeoxycholic Acid, in italiano acido ursodesossicolico — chiamato anche ursodiolo) è un acido biliare naturale (presente fisiologicamente nella bile dell'orso, da cui il nome) che, somministrato per bocca, modifica la composizione della bile rendendola meno tossica per le cellule dei dotti biliari, facilita il suo scorrimento, riduce il prurito e migliora i valori degli enzimi epatici nel sangue (ALP, GGT, bilirubina). Le linee guida AASLD 2023 suggeriscono un dosaggio di 13–23 mg per kg di peso corporeo al giorno; le EASL 2022 indicano 15–20 mg/kg/die. I dati sulla sopravvivenza a lungo termine sono controversi, ma la buona tollerabilità del farmaco ne giustifica l'uso in attesa di terapie più efficaci.
Terapia del prurito: scala a gradini
Il prurito (sensazione di pizzicore e necessità di grattarsi) nella CSP può essere estremamente debilitante — soprattutto di notte — e compromettere gravemente la qualità della vita. Le linee guida EASL 2022 raccomandano un approccio progressivo:
- Colestiramina (4–16 g al giorno): è una resina (una sostanza simile a una polvere da sciogliere in acqua) che si lega agli acidi biliari nell'intestino impedendo che vengano riassorbiti nel sangue. È la prima scelta secondo le linee guida internazionali
- Rifampicina (150–300 mg al giorno): un antibiotico che in questo caso viene usato non per combattere infezioni, ma per il suo documentato effetto anti-prurito. Va monitorato attentamente perché in rari casi può essere epatotossico (tossico per il fegato)
- Bezafibrato (400 mg al giorno): appartenente alla famiglia dei fibrati (farmaci usati di norma per abbassare i trigliceridi nel sangue), ha mostrato anche un effetto anti-colestatico (riduce il ristagno della bile). Le EASL 2022 lo raccomandano con forza per il prurito moderato-severo
- Naltrexone: un farmaco antagonista degli oppioidi (blocca i recettori degli oppiacei nel cervello), efficace nel prurito colestatico grave. Nei primi giorni di assunzione può causare sintomi simili a quelli dell'astinenza da oppiacei (tremori, nausea), che poi scompaiono
- Sertralina: un antidepressivo della famiglia degli SSRI (Selective Serotonin Reuptake Inhibitors — inibitori selettivi della ricaptazione della serotonina), che in alcuni pazienti selezionati mostra un modesto effetto contro il prurito
Antibiotici: prevenzione e trattamento delle colangiti batteriche
Le colangiti batteriche acute (infezioni delle vie biliari ostruite) richiedono antibioticoterapia ad ampio spettro per via endovenosa (in ospedale) — tipicamente con fluorochinoloni (es. ciprofloxacina) o cefalosporine di terza generazione (es. ceftriaxone). Nei pazienti con episodi ripetuti di colangite, alcune esperienze supportano la profilassi (prevenzione) con vancomicina orale — un uso "off-label" (al di fuori delle indicazioni ufficiali) su cui l'AASLD 2023 si è espressa positivamente come scelta condivisa tra medico e paziente, in attesa di studi definitivi.
Supplementazione di vitamine liposolubili
La colestasi cronica (il ristagno della bile) compromette l'assorbimento intestinale delle vitamine liposolubili (cioè solubili nei grassi: A, D, E, K), che hanno bisogno della bile per essere assorbite dall'intestino. La loro carenza è quindi frequente nei pazienti con CSP e richiede supplementazione mirata:
- Vitamina D — fondamentale per l'assorbimento del calcio e la salute delle ossa; la carenza porta a osteoporosi. Da monitorare con esami del sangue: livello target di 25(OH)D (25-idrossivitamina D) superiore a 30 ng/mL
- Vitamina K — necessaria per la produzione dei fattori della coagulazione del sangue; la carenza causa tendenza ai lividi e ai sanguinamenti
- Vitamina A — essenziale per la vista, le difese immunitarie e la salute della pelle; la carenza causa cecità notturna. Non eccedere nei dosaggi: la vitamina A è tossica in eccesso
- Vitamina E — potente antiossidante (protegge le cellule dai danni); la carenza è frequente nelle forme avanzate
Trattamenti endoscopici: la CPRE terapeutica
La CPRE terapeutica (Colangiopancreatografia Retrograda Endoscopica: una procedura in cui un endoscopio flessibile viene introdotto dalla bocca fino al duodeno per raggiungere lo sbocco dei dotti biliari nell'intestino) viene riservata ai pazienti con stenosi dominante — un restringimento critico del dotto biliare principale. Durante la CPRE si può:
- Dilatare il restringimento con un palloncino (balloon dilatation)
- Posizionare uno stent (un tubicino — di plastica o di metallo — che mantiene aperto il dotto)
- Prelevare cellule dalla parete del dotto (brushing biliare) per analizzarle al microscopio e, se necessario, con la tecnica FISH (Fluorescence In Situ Hybridization: ibridazione fluorescente in situ — una tecnica genetica che permette di identificare anomalie cromosomiche nelle cellule biliari, tipiche del colangiocarcinoma) per escludere il tumore
⚠️ Importante: la CPRE non deve mai essere eseguita solo per fare la diagnosi di CSP — per quello basta la MRCP (risonanza magnetica delle vie biliari), che non comporta rischi. La CPRE ha rischi significativi: può causare pancreatite (infiammazione del pancreas), colangite batterica iatrogena (infezione delle vie biliari provocata dalla procedura stessa) e sanguinamento.
Il trapianto di fegato: quando e come
Il trapianto di fegato è l'unico trattamento curativo attualmente disponibile per la CSP avanzata. Rappresenta una delle principali indicazioni al trapianto in Europa e Nord America. Le indicazioni principali per iscriversi in lista di attesa sono:
- Cirrosi scompensata — cioè cirrosi con complicanze attive: ascite (liquido in addome) che non risponde ai diuretici, encefalopatia epatica (confusione mentale) ricorrente, sanguinamento da varici esofagee (vene dilatate nell'esofago) non controllabile
- Colangiti batteriche ricorrenti non controllabili né con farmaci né con endoscopia
- Colangiocarcinoma ilare (tumore alla giunzione dei dotti biliari principali, detto perihilar CCA) in pazienti selezionati, secondo il protocollo della Mayo Clinic (un'istituzione medica americana di riferimento): prevede chemio-radioterapia neoadiuvante — cioè prima del trapianto — seguita dal trapianto stesso
- Grave malnutrizione con perdita di peso importante non altrimenti controllabile
I risultati del trapianto sono incoraggianti: la sopravvivenza a 5 anni supera l'80% e a 10 anni si attesta attorno al 70%. Il limite principale è la possibile recidiva della CSP nel fegato trapiantato — che si verifica nel 10–37% dei pazienti nel tempo — senza che esistano attualmente terapie preventive validate.
Farmaci sperimentali e nuove frontiere della ricerca
La ricerca sulla CSP è molto attiva. Tra i principali candidati terapeutici in sperimentazione:
- Nor-UDCA: un derivato dell'UDCA (acido ursodesossicolico) con maggiore capacità di penetrare nelle cellule epatiche; ha mostrato risultati promettenti nella riduzione della fosfatasi alcalina (ALP) in studi di fase II (studi clinici sull'uomo in fase iniziale)
- Acido Obeticolico (OCA): un agonista del recettore FXR (un recettore dentro le cellule del fegato che regola la produzione di bile); è in studio per la sua capacità di ridurre la fibrosi (la cicatrizzazione)
- Trapianto di Microbiota Fecale (FMT — Fecal Microbiota Transplantation): consiste nel trasferire i batteri intestinali di una persona sana nell'intestino del paziente, per ripristinare un microbioma equilibrato. I risultati preliminari sono incoraggianti
- Inibitori di LOXL2 (LOXL2 = Lisil Ossidasi-Like 2: un enzima coinvolto nella formazione della fibrosi): farmaci anti-fibrotici in studio clinico
- Anti-integrine e modulatori linfocitari: molecole che bloccano la migrazione dei linfociti T (globuli bianchi) verso il fegato, riducendo l'infiammazione
9. Alimentazione e stile di vita: cosa mangiare e cosa evitare
Non esiste una "dieta CSP" validata da grandi studi clinici randomizzati (cioè studi scientifici ad alto livello di prova), ma le evidenze disponibili e le raccomandazioni degli esperti di nutrizione epatica — incluse quelle dell'American Liver Foundation e dei principali centri di epatologia italiani ed europei — indicano chiaramente che la nutrizione appropriata svolge un ruolo fondamentale nel:
- Supportare il fegato nel suo lavoro quotidiano di metabolismo e detossificazione
- Ridurre l'infiammazione sistemica (cioè l'infiammazione diffusa in tutto il corpo)
- Prevenire la malnutrizione (frequente nelle fasi avanzate per malassorbimento e perdita di appetito)
- Preservare la massa muscolare (sarcopenia = perdita di muscolo, frequente nella cirrosi)
- Migliorare la qualità della vita complessiva
L'approccio nutrizionale va adattato allo stadio della malattia: le esigenze di chi è in fase iniziale e asintomatica sono molto diverse da quelle di chi ha già una cirrosi con ascite (liquido in addome) o encefalopatia (confusione mentale). Per questo è fondamentale affidarsi a un dietologo specializzato in malattie epatiche.
Il modello della Dieta Mediterranea Modificata: cosa significa
Il modello alimentare più indicato dagli esperti per i pazienti con CSP è la Dieta Mediterranea Modificata — "modificata" rispetto alla versione standard perché tiene conto delle specifiche esigenze della malattia colestatica (con ristagno di bile). Non si tratta di una dieta restrittiva, ma di un modo di mangiare vario, colorato e equilibrato basato su alimenti freschi e di qualità.
Cosa privilegiare
- Frutta e verdura di stagione in abbondanza — ricche di antiossidanti (sostanze che proteggono le cellule dai danni), fibre e vitamine. Prediligi verdure a foglia verde (spinaci, bietole, rucola), broccoli, cavolfiore, agrumi, mele, frutti di bosco
- Cereali integrali come base dell'alimentazione — pane integrale, pasta integrale, riso integrale, orzo, avena, farro: forniscono energia a rilascio graduale evitando picchi di zucchero nel sangue, e fibre prebiotiche (che nutrono i batteri buoni dell'intestino)
- Pesce azzurro 3–4 volte la settimana — salmone, sgombro, sardine, alici, tonno fresco: fonte di acidi grassi omega-3 (EPA = acido eicosapentaenoico, e DHA = acido docosaesaenoico — grassi polinsaturi con documentati effetti anti-infiammatori e protettivi sul fegato)
- Legumi quotidiani — lenticchie, ceci, fagioli, piselli: proteina vegetale di ottima qualità, fibre e basso contenuto di grassi saturi
- Olio extravergine di oliva (EVO) come condimento principale — l'oleocantale e i polifenoli (antiossidanti naturali) dell'EVO hanno documentati effetti anti-infiammatori. Usarlo a crudo o per cotture leggere
- Carni bianche magre in quantità moderate — pollo, tacchino, coniglio: al forno, alla griglia o al vapore, senza pelle e senza salse elaborate
- Latticini fermentati magri — yogurt bianco naturale, kefir (una bevanda fermentata a base di latte): supportano il microbiota intestinale grazie ai probiotici (microrganismi vivi benefici)
- Frutta secca e semi oleosi in piccole quantità — noci, mandorle, semi di lino, semi di chia: fonti di vitamina E e acidi grassi essenziali
Cosa limitare rigorosamente o eliminare
- Alcol in qualsiasi quantità e forma — vino, birra, superalcolici, aperitivi alcolici: eliminazione assoluta. L'etanolo (l'alcol) è direttamente tossico per le cellule epatiche (epatotossico), accelera la fibrosi (cicatrizzazione) e non esistono soglie sicure in presenza di una malattia epatica cronica
- Cibi fritti e grassi trans — tutto ciò che è fritto, le margarine idrogenate, i dolciumi industriali, il fast food: aumentano il carico di grassi pro-infiammatori per il fegato
- Carni rosse grasse e insaccati — bistecche grasse, salumi, salsicce, wurstel, pancetta, hamburger industriali: alte concentrazioni di grassi saturi (che favoriscono l'infiammazione) e conservanti
- Zuccheri semplici e bevande zuccherate — bibite gassate, succhi di frutta industriali, dolci, biscotti, sciroppi: il fruttosio (uno zucchero semplice presente in grandi quantità nelle bibite industriali) viene metabolizzato quasi esclusivamente dal fegato e favorisce la lipogenesi de novo (la produzione di grasso nel fegato)
- Sale in eccesso — nelle fasi con ritenzione idrica o ascite (liquido in addome), il sodio va ridotto a meno di 2 g al giorno su indicazione medica; anche nelle fasi iniziali è prudente moderarne l'apporto
- Integratori "epatoprotettori" o "detox" da banco — cardo mariano (Silybum marianum), tarassaco, curcumina ad alte dosi, "integratori depurativi": assenza di prove scientifiche solide di efficacia nella CSP; alcuni possono interferire con i farmaci prescritti o, paradossalmente, essere epatotossici
- Farmaci senza prescrizione medica — FANS (farmaci antidolorifici e antinfiammatori come ibuprofene, diclofenac), paracetamolo ad alte dosi: molti farmaci da banco sono metabolizzati dal fegato e possono essere pericolosi in presenza di epatopatia cronica
Come adattare l'alimentazione alle diverse fasi della malattia
| Stadio della malattia | Principali esigenze nutrizionali |
|---|---|
| CSP precoce o asintomatica | Dieta mediterranea modificata come base. Supplementare vitamina D se carente (livelli di 25(OH)D <30 ng/mL). Monitorare il peso corporeo e l'apporto proteico. Evitare alcol e farmaci non prescritti. |
| CSP con prurito e colestasi (bile che non scorre) | Ridurre moderatamente i grassi saturi (burro, strutto, carni grasse) — ma non eliminare i grassi buoni come l'olio EVO e il pesce. Frazionare i pasti in 5–6 piccoli pasti al giorno. Aumentare le fibre idrosolubili (avena, legumi, pele della frutta) per favorire l'eliminazione degli acidi biliari con le feci. |
| CSP con steatorrea marcata (feci grasse, malassorbimento dei lipidi) | Ridurre i grassi a catena lunga (LCT = Long Chain Triglycerides: i trigliceridi dei grassi comuni che richiedono la bile per essere assorbiti) e integrare con grassi a catena media (MCT = Medium Chain Triglycerides: trigliceridi che vengono assorbiti direttamente senza bisogno di bile, presenti nell'olio di cocco). Integrare vitamine A, D, E, K in forma idrosolubile (quella che si assorbe anche senza bile). |
| CSP con cirrosi (senza ascite) | Aumentare l'apporto proteico a 1,2–1,5 g per kg di peso corporeo al giorno per contrastare il catabolismo (la perdita di muscolo). Preferire proteine vegetali (legumi) e del pesce. Frazionare i pasti ed evitare il digiuno prolungato notturno — se necessario, uno spuntino serale a base di carboidrati complessi. |
| CSP con ascite o encefalopatia epatica | Ascite: riduzione del sodio (sale) sotto i 2 g/die. Encefalopatia: non ridurre le proteine (approccio ormai superato dalla ricerca); preferire invece BCAA (Branched Chain Amino Acids = aminoacidi a catena ramificata: valina, leucina, isoleucina) e proteine vegetali. Valutazione specialistica urgente. |
10. Mangiare fuori casa: guida pratica per non rinunciare alla vita sociale
Uno degli aspetti che più pesa sulla qualità di vita dei pazienti con CSP — specialmente i più giovani — è la gestione dei pasti fuori casa. Ristoranti, pizzerie, aperitivi, pranzi di lavoro, cene con amici e parenti: situazioni in cui ci si sente diversi, a volte in imbarazzo, a volte sopraffatti dalla difficoltà di scegliere cosa è sicuro mangiare. La buona notizia è che, con strategia e le giuste conoscenze, mangiare fuori non deve significare escludersi dalla vita sociale.
🍽️ Al ristorante
Antipasti: carpaccio di pesce o di bresaola magra, verdure grigliate con olio a parte, insalata con olio extravergine e limone. Evita fritti misti, crostini con paté grassi, affettati ricchi di grassi.
Primi: pasta al pomodoro, alle vongole in bianco (senza burro), al pesto leggero, alle verdure di stagione, al ragù bianco di pollo. Evita pasta alla carbonara (con guanciale e tuorli d'uovo in grande quantità), amatriciana con eccesso di guanciale, lasagne elaborate con besciamella.
Secondi: pesce alla griglia, al cartoccio o al forno; petto di pollo o di tacchino; bistecca di vitello magra in quantità moderata. Evita fritti, carni rosse grasse (costata, hamburger), quinto quarto (frattaglie: fegato, rognone, trippa). Chiedi al cameriere "senza soffritto" o "condimento a parte": nella stragrande maggioranza dei ristoranti accontentano volentieri questa richiesta senza troppe spiegazioni.
Contorni: verdure grigliate, insalate, fagiolini o spinaci al vapore, patate bollite o al forno senza burro. Evita patatine fritte, verdure in pastella, contorni con salse elaborate (maionese, panna).
Dolci: sorbetto al limone o alla frutta, frutta fresca di stagione, panna cotta leggera senza caramello eccessivo. Evita dolci con panna montata, creme pesanti, pasticcini burrosi, tiramisù.
🍕 In pizzeria
Una pizza classica napoletana — base di pomodoro, mozzarella fresca, olio e basilico — è generalmente ben tollerata anche dai pazienti con CSP. Se disponibile, la farina integrale o semi-integrale è preferibile. Il segreto è tutto nella scelta della farcitura:
- Margherita (pomodoro, mozzarella, basilico), marinara (pomodoro, aglio, origano — senza mozzarella), Napoli (pomodoro, mozzarella, alici)
- Pizza con verdure grigliate (zucchine, melanzane, peperoni) — chiedi poco olio
- Pizza con tonno, alici o gamberetti (attenzione: il pesce in pizzeria a volte è in scatola e più salato — moderare)
- Mozzarella di bufala DOP in quantità normale (non eccessiva)
- Diavola (salame piccante), pizza con salsiccia, speck, pancetta, wurstel — tutti insaccati ad alto contenuto di grassi saturi e additivi
- Pizza con doppia mozzarella o con formaggi fusi multipli (quattro formaggi)
- Calzone fritto, pizza fritta, pizzette fritte — evita qualsiasi frittura
- Antipasti fritti: arancini, crocchette, frittelle, frittura di pesce
Da bere: acqua naturale o frizzante, oppure una bibita senza zucchero. La birra — compresa quella analcolica, che però non è un problema per il fegato — è solo una questione di abitudine. La birra alcolica è da eliminare completamente, come qualsiasi altra bevanda alcolica.
🥂 Aperitivi, eventi sociali e buffet
La situazione forse più insidiosa: buffet con fritture ovunque, stuzzichini grassi e alcol a volontà. Alcune strategie concrete per stare bene senza sentirsi "diversi":
- Acqua frizzante in un bicchiere da aperitivo alto: visivamente indistinguibile da un Campari Soda — nessuno noterà la differenza
- Succhi di frutta senza zucchero aggiunto, centrifughe di frutta fresca, analcolici con agrumi e menta
- Al buffet: punta su verdure crude con hummus (crema di ceci), bruschette con pomodoro fresco, fette di pane con salmone affumicato (in quantità), olive (con moderazione per il sale), formaggi freschi leggeri come ricotta o mozzarella
- Una battuta con gli amici — "sono in un periodo di detox totale" o "sto seguendo un piano nutrizionale" — è più che sufficiente per non dover spiegare la propria condizione di salute ogni volta
- Fritti di qualsiasi tipo: supplì, arancini, fritture di verdure, toast fritti, pizzette fritte
- Qualsiasi bevanda alcolica: vino, prosecco, birra, aperitivi alcolici (Aperol Spritz, Campari, Negroni)
- Patatine in busta, nachos, snack industriali: ricchi di grassi trans, sale e additivi
- Salatini e crackers in grandi quantità: sono innocui nel sapore ma contengono molto sale
💼 Pranzi di lavoro, viaggi, matrimoni e situazioni impreviste
Pranzo di lavoro al ristorante: scegli sempre il secondo piatto di pesce o carne bianca con contorno di verdure. Se non è disponibile, pasta al pomodoro + insalata mista è sempre una scelta sicura e socialmente neutra.
In viaggio (aereo, treno, autostrada): porta con te degli snack sicuri — frutta secca non salata, crackers integrali, yogurt monoporzione, frutta fresca. All'aeroporto o in autogrill trovi quasi sempre una macedonia, uno yogurt o una banana. Evita i pasti precotti, i panini con salumi e le fritture da asporto.
Matrimoni, feste, cene aziendali con menù fisso: mangia in piccole quantità le parti del menù compatibili (primo asciutto semplice, carne bianca senza salse, verdure), salta i piatti ad alto rischio e compensa con un pasto leggero e calibrato la mattina e la sera.
Cena a casa di amici: se ti è stato chiesto cosa preferisci, dillo con semplicità: "preferisco pesce o pollo, possibilmente non fritto — ma non ti preoccupare, mi arrangio con quello che c'è". Nessun ospite se la prende; la maggior parte è felice di sapere come rendere la serata piacevole per tutti.
Ricorda: una deviazione occasionale non compromette il percorso. L'obiettivo è la coerenza nel tempo, non la perfezione assoluta. Il tuo dietologo è lì anche per aiutarti a gestire le situazioni più impreviste senza ansia.
11. Il calendario dei controlli: il follow-up regolare è vitale
La CSP richiede un follow-up specialistico regolare e proattivo (cioè non aspettare che compaiano problemi, ma anticiparli con controlli programmati). Le linee guida EASL 2022 indicano che anche i pazienti in fase stabile debbano effettuare almeno una valutazione specialistica annuale, con frequenza aumentata nelle fasi più avanzate o in presenza di complicanze.
-
Esami del sangue ogni 3–6 mesi
ALP (fosfatasi alcalina — enzima di colestasi), GGT (gamma-glutamiltransferasi — altro enzima biliare), bilirubina (prodotto di scarto della bile nel sangue), AST e ALT (transaminasi — enzimi che salgono quando le cellule del fegato si danneggiano), albumina (proteina prodotta dal fegato, indica la sua funzionalità), INR (indice della coagulazione del sangue), emocromo completo (conta di globuli rossi, globuli bianchi e piastrine), PCR (Proteina C Reattiva: marcatore di infiammazione attiva), ferritina (riserve di ferro), vitamina D 25(OH) (il livello di vitamina D nel sangue), CA 19-9 (marcatore tumorale delle vie biliari, da controllare ogni 6–12 mesi). -
Ecografia epatica ogni 6 mesi
Valutazione delle dimensioni del fegato e della milza, stato della colecisti (sacchetto che raccoglie la bile, da cui si possono formare calcoli), della vena porta (vaso che porta il sangue dall'intestino al fegato — se dilatata indica ipertensione portale, cioè pressione aumentata in questo vaso), ricerca di masse sospette o dilatazioni anomale delle vie biliari. È l'esame di primo livello per la sorveglianza del colangiocarcinoma (tumore biliare) e del carcinoma della colecisti. -
MRCP annuale o secondo indicazione (colangio-RMN: risonanza magnetica specifica per visualizzare i dotti biliari)
Monitoraggio dell'evoluzione delle stenosi (restringimenti) dei dotti biliari, comparsa di nuove stenosi dominanti (restringimenti critici), esclusione di lesioni sospette. In caso di anomalie, la CPRE (Colangiopancreatografia Retrograda Endoscopica — la procedura endoscopica per accedere ai dotti biliari) con brushing biliare (prelievo di cellule dalla parete del dotto per l'analisi) deve essere attivata entro 3 mesi. -
Colonscopia ogni 1–2 anni nei pazienti con MICI (Malattie Infiammatorie Croniche Intestinali) associata
Sorveglianza del carcinoma colorettale (tumore dell'intestino crasso). Nei pazienti CSP senza MICI, va eseguita una colonscopia basale (di partenza) alla diagnosi; se negativa, da ripetere ogni 5 anni (AASLD 2023). -
MOC/DEXA alla diagnosi, poi ogni 2–3 anni (Mineralometria Ossea Computerizzata o Densitometria Ossea Assiale: misura la densità delle ossa con una piccola dose di raggi X)
Sorveglianza dell'osteoporosi (riduzione della densità ossea, che aumenta il rischio di fratture). Se confermata osteoporosi, lo specialista valuterà la terapia con bisfosfonati (farmaci che rallentano la perdita di calcio dalle ossa) in accordo con le linee guida. -
Valutazione nutrizionale periodica con un dietologo specializzato in epatologia
Per aggiornare il piano alimentare all'evoluzione della malattia, monitorare il peso corporeo, la composizione corporea (in particolare la massa muscolare — la sarcopenia, cioè la perdita di muscolo, è una complicanza seria della cirrosi) e lo stato delle vitamine liposolubili (A, D, E, K) nel sangue. -
Elastografia epatica (FibroScan) ogni 1–2 anni
Misura la stiffness (letteralmente "rigidità" o "durezza") del fegato: un fegato con molta fibrosi (cicatrizzazione) è più rigido di uno sano. I valori si esprimono in kilopascal (kPa). È un esame non invasivo (come un'ecografia) che dà informazioni equivalenti a quelle della biopsia epatica per valutare il grado di fibrosi.
12. Diritti e tutele in Italia: esenzione, invalidità, associazioni
In Italia la Colangite Sclerosante Primitiva è riconosciuta come malattia rara ai sensi del Decreto Ministeriale 279/2001 ed è inserita nel RNMR (Registro Nazionale Malattie Rare) con codice di esenzione RI0050. Questo riconoscimento garantisce tutele concrete e importanti:
- Esenzione totale dal ticket sanitario (cioè nessuna quota a carico del paziente) per tutte le prestazioni sanitarie correlate alla diagnosi e al monitoraggio della CSP: visite specialistiche, esami del sangue, esami di imaging (ecografia, risonanza magnetica), ricoveri. La certificazione di malattia rara viene rilasciata da un Presidio di Riferimento Regionale per le Malattie Rare
- Riconoscimento di invalidità civile: in caso di riduzione della capacità lavorativa superiore al 33%, il paziente può richiedere il riconoscimento dell'invalidità civile tramite la Commissione Medica della propria ASL (Azienda Sanitaria Locale). Nelle forme avanzate con cirrosi e complicanze, il riconoscimento può arrivare al 100% con diritto all'accompagnamento
- Collocamento obbligatorio e tutele lavorative: le persone con invalidità riconosciuta godono delle tutele della Legge 68/1999 (diritto al collocamento obbligatorio, cioè alle agevolazioni nell'accesso al lavoro) e delle protezioni previste dallo Statuto dei Lavoratori in caso di necessità di assenze per cure
- Iscrizione in lista di attesa per il trapianto epatico: quando la malattia raggiunge uno stadio avanzato, l'iscrizione alla lista trapianto avviene presso i Centri Trapianto di Fegato regionali, che operano nell'ambito del sistema NITP (Network Italiano per il Trapianto di Organi e Tessuti)
- Supporto da parte delle Associazioni di pazienti: la AMAF Onlus (Associazione Malattie Autoimmuni del Fegato) offre supporto informativo, psicologico e di advocacy (sostegno nelle battaglie per i diritti) per i pazienti con CSP e altre malattie rare del fegato — un punto di riferimento prezioso per chi si sente solo di fronte alla diagnosi
⚕️ Nota medico-legale: le informazioni contenute in questo articolo hanno esclusivo scopo educativo e divulgativo. Non sostituiscono in alcun modo la valutazione clinica individuale da parte di un medico specialista in epatologia o di un dietologo. In presenza di sintomi, anomalie agli esami o dubbi diagnostici, è indispensabile rivolgersi al proprio specialista di riferimento.
💬 Hai domande o vuoi condividere la tua esperienza?
Lascia un commento qui sotto. Rispondo personalmente a ogni messaggio. Le domande che richiedono una risposta clinica specifica (dosaggi, interpretazione di esami, terapie personali) riceveranno risposta privata via email con l'indicazione del percorso specialistico più adatto.